Incontinencia urinaria de esfuerzo en mujeres
Las incontinencia urinaria de esfuerzo afecta a 1 de cada 3 mujeres adultas. En esta página encontrarás más información acerca de ella, cómo se diagnostica y trata y por qué no debe considerarse una situación inevitable o normal.
¿Qué es la incontinencia urinaria de esfuerzo?
La incontinencia de esfuerzo es definida por la International Continence Society como la fuga involuntaria de orina que ocurre ante un estrés físico que ejerce presión sobre la vejiga (por ejemplo, toser, estornudar, reír, hacer ejercicio o levantar objetos pesados).
En personas predispuestas, cuando esta presión sobre la vejiga excede la capacidad del esfínter de permanecer cerrado (contraído), dicha presión «vence» al esfínter y genera un escape de orina.
No es el único tipo de incontinencia urinaria que existe. A menudo se producen fugas de orina que no están precedidas de esfuerzos. Poder identificar esta situación es importante para poder ofrecer un tratamiento correcto.

¿Por qué se produce la incontinencia urinaria de esfuerzo en mujeres?
Inicialmente, existen dos mecanismos posibles para que se produzcan pérdidas de orina ante los esfuerzos en mujeres. Ambos mecanismos pueden coexistir en distintos grados en una misma paciente, lo que explica la variabilidad clínica y terapéutica.
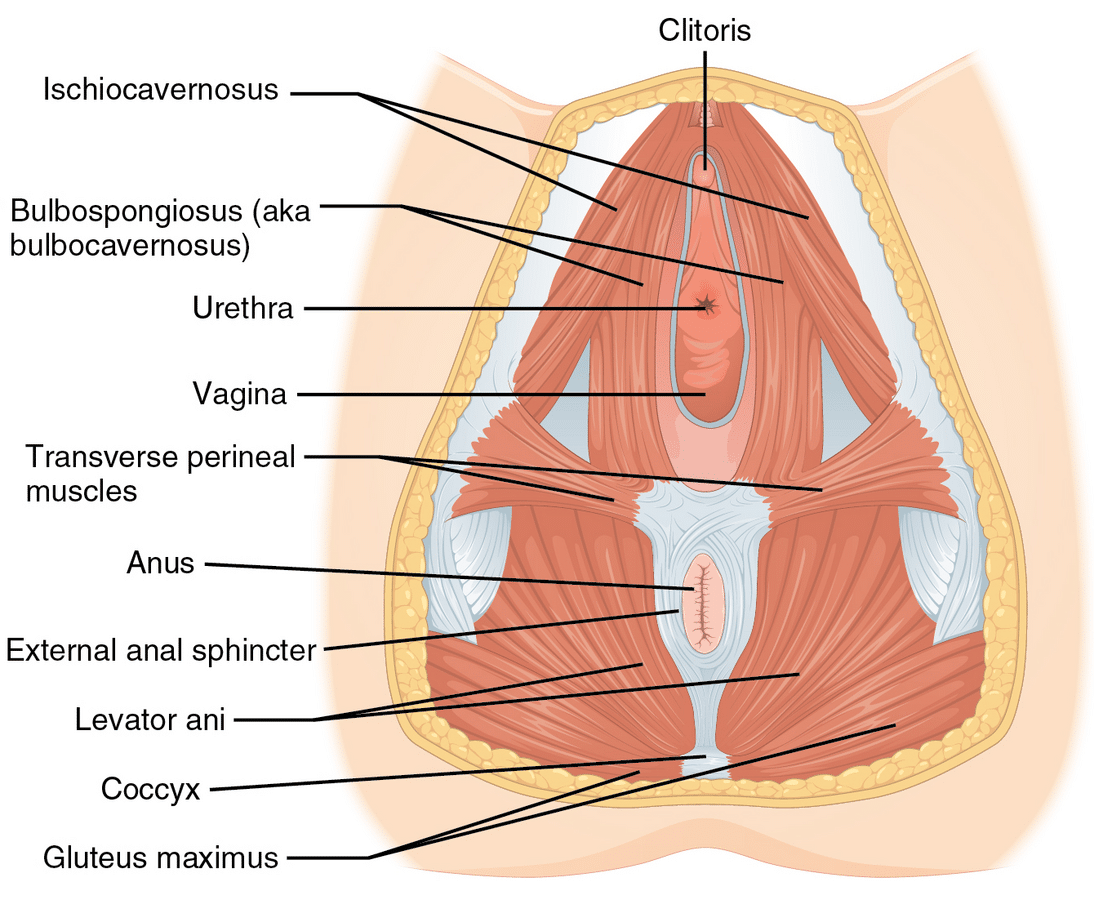
La vejiga y la uretra están rodeadas de músculos, que forman el «piso pelviano». Esta musculatura es un «soporte» para dichos órganos. Cuando estos músculos se debilitan, pierden dicha capacidad de soporte.
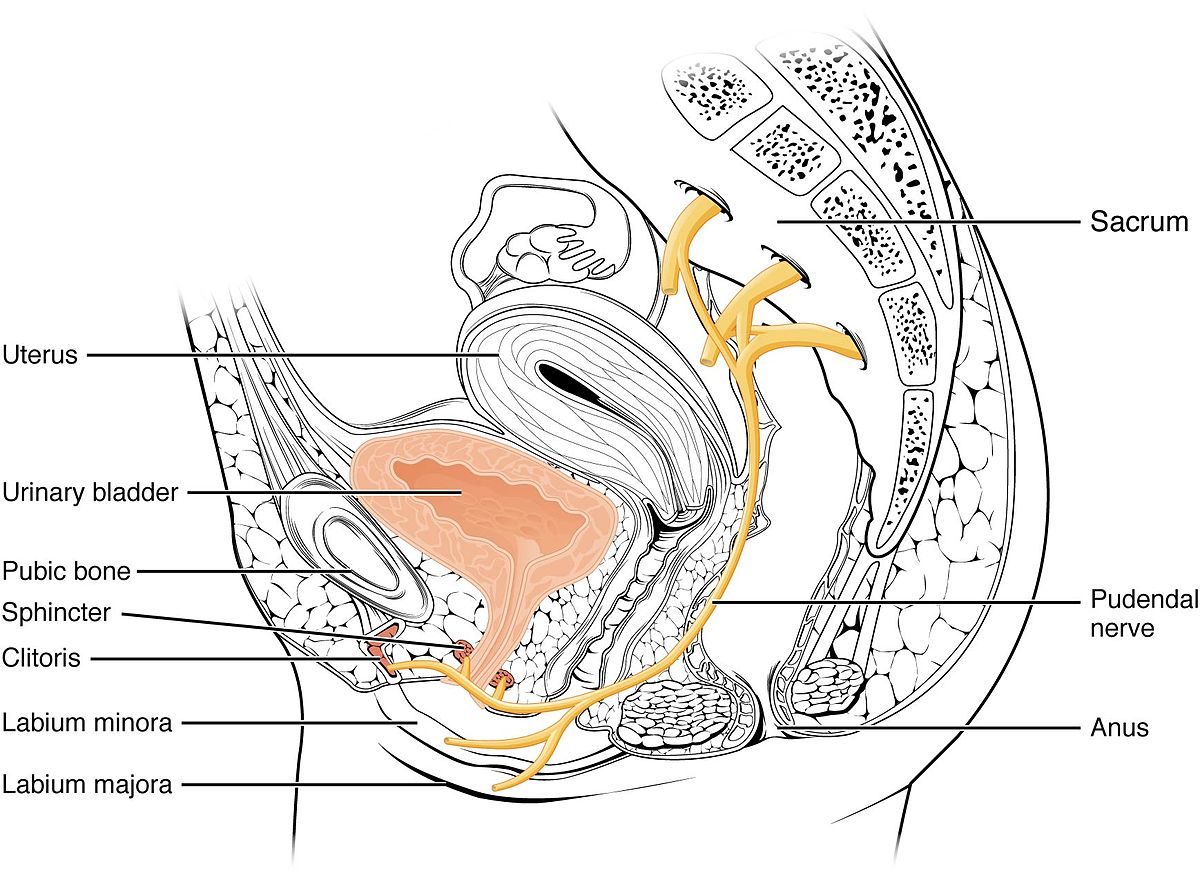
El esfínter es un músculo que al contraerse nos ayuda a contener la orina. Diversas condiciones y tratamientos pueden debilitarlo o convertirlo en una estructura rígida, haciendo que pierda esa capacidad.
¿Por qué se debilita el piso pelviano?
Existen múltiples factores que pueden contribuir a que los músculos del piso pelviano en la mujer pierdan su capacidad de «sostén».
Los cambios hormonales asociados al embarazo, el peso del feto, el parto vaginal (haya sido traumático o no) son factores que pueden debilitar estos tejidos y conducir a incontinencia urinaria en mujeres.
El estrógeno es una hormona sexual que sirve de alimento para los tejidos del piso pelviano, la vejiga, la uretra y los genitales de la mujer. Luego de la menopausia los estrógenos disminuyen y, con ello, estos tejidos pueden atrofiarse.
Algunas enfermedades del tejido conectivo (reumatológicas) pueden afectar la composición de los tejidos y afectar su función. Los traumatismos de la pelvis también pueden debilitar estos tejidos.
¿Por qué se afecta la función del esfínter?
Existen múltiples situaciones que pueden afectar el normal funcionamiento del esfínter y la coordinación entre su funcionamiento y las órdenes que le brinda el sistema nervioso.
Principalmente aquellas que afectan la estructura y funcionamiento de los nervios de la espalda baja (prolapso de discos vertebrales, estenosis lumbar, cola de caballo entre otras).
Diversas cirugías realizadas en la pelvis o a través de la vagina pueden lesionar el esfínter o sus nervios. La radioterapia puede convertir el esfínter en una estructura rígida con menor funciòn.
Traumatismos severos de la pelvis o del sacro pueden lesionar los nervios que hacen funcionar al esfínter y conducir a incontinencia urinaria de esfuerzo en mujeres.
¿Qué factores pueden generar fugas de orina?
Además de los esfuerzos cotidianos (reirse, estornudar, toser o algún tipo de actividad que demande hacer fuerza), la incontinencia urinaria de esfuerzo es más probable en aquellas mujeres que tienen otros factores que contribuyen a generar aumentos en la presión vesical que logran vencer la resistencia del esfínter y producir escapes de orina.

Aquellas mujeres que sufren de constipación generarán aumentos mayores de la presión abdominal al defecar en comparación con las mujeres no constipadas.

Si la tos puede generar fugas de orina, es lógico pensar que quienes tienen tos crónica (por ejemplo por tabaquismo, EPOC o reflujo gastroesofágico) tendrán más chances de perder orina.

La obesidad hace que la vejiga deba soportar más peso sobre sí todo el tiempo. Esto es por el peso de la grasa visceral, es decir, la grasa que rodea a todos los órganos abdominales.
¿Cómo se evalúa la incontinencia de esfuerzo en mujeres?
En el diagnóstico de la incontinencia urinaria de esfuerzo resulta crucial descartar patologías asociadas que puedan modificar el tratamiento, así como también descartar otros mecanismos de incontinencia con tratamientos completamente diferentes.

Historia clínica
Un completo interrogatorio nos permite identificar mecanismos y causas probables de la incontinencia, como también nos permite saber si se trata de un caso no complejo o complejo (ver más adelante).
Examen físico
Evaluación de la zona genital para detectar las pérdidas de orina, su magnitud, descartar la presencia de prolapso asociado y evaluar la movilidad de la uretra.
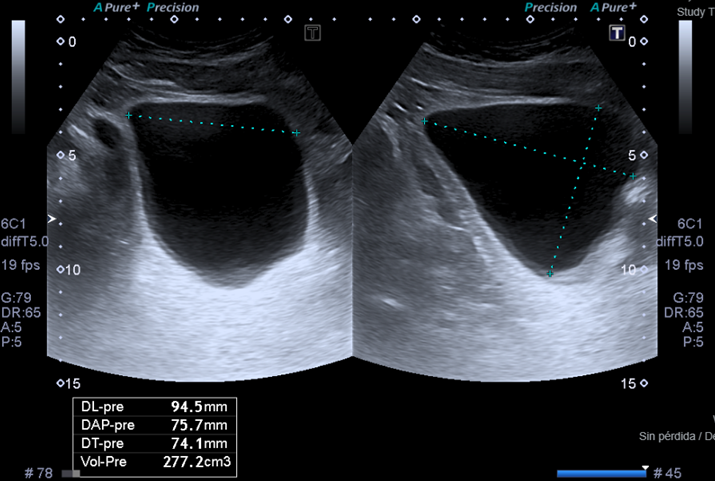
Ecografía vesical pre y post miccional
Este estudio es útil para evaluar si la vejiga se vacía de forma completa. Aunque resulte llamativo, hay personas que tienen fugas de orina pero no vacían bien la vejiga. Es importante descartar esta situación con una ecografía debido a que cambia radicalmente el tratamiento.
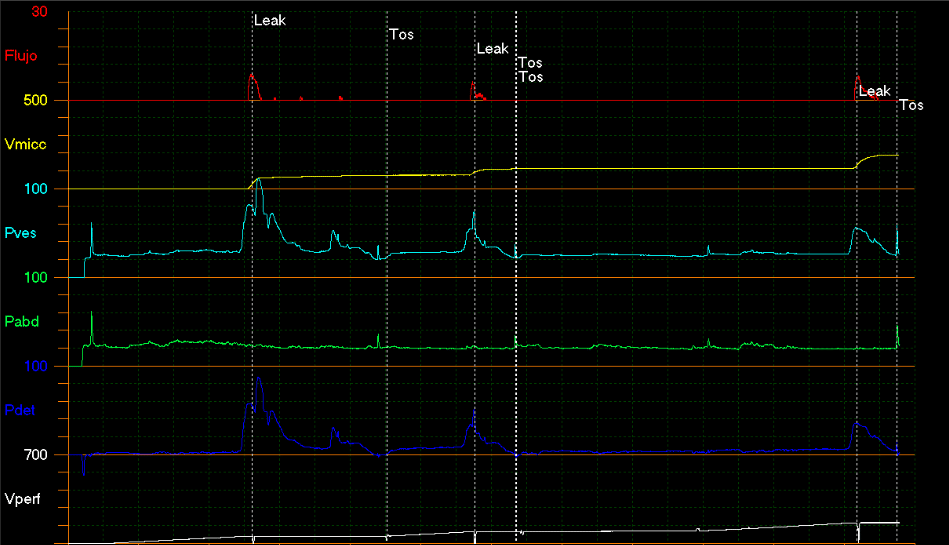
Estudio urodinámico
Tiene el objetivo de evaluar el comportamiento de la vejiga durante el llenado y durante su vaciado, al mismo tiempo que intenta reproducir los síntomas que experimenta el paciente.
¿Qué NO es incontinencia de esfuerzo?
Es importante diferenciar estas pérdidas de otras formas de incontinencia urinaria y de condiciones urológicas o ginecológicas que pueden producir síntomas similares.
La incontinencia urinaria de urgencia se caracteriza por la pérdida involuntaria de orina asociada a un deseo miccional súbito, intenso y difícil de postergar. Este tipo de incontinencia responde a tratamientos completamente diferentes.
La incontinencia urinaria mixta combina características de la incontinencia de esfuerzo y de la incontinencia de urgencia. Las pacientes presentan pérdidas de orina tanto asociadas a esfuerzos como a episodios de urgencia miccional.
La incontinencia por rebosamiento se produce cuando la vejiga no logra vaciarse adecuadamente y se genera una distensión progresiva, con escapes de orina de pequeña cuantía.
Las comunicaciones anormales (fístulas) entre el tracto urinario y la vagina producen una pérdida continua de orina, sin esfuerzos ni urgencia miccional. La pérdida persistente e ininterrumpida de orina, incluso en reposo, debe hacer sospechar esta condición.
En mujeres con prolapso genital significativo, la anatomía puede verse alterada. En algunos casos, el prolapso puede enmascarar una incontinencia de esfuerzo (“incontinencia oculta”) o generar síntomas miccionales que simulan otros tipos de incontinencia.
¿Cómo se clasifica la incontinencia de esfuerzo en mujeres?
La European Association of Urology ha propuesto una clasificación clínica de la incontinencia de esfuerzo femenina que permite orientar el abordaje terapéutico.
Incontinencia «no compleja»
- No cirugías previas para incontinencia
- No radioterapia
- No enfermedades neurológicas
- No prolapso genital
- No síntomas de vejiga hiperactiva
- No dificultad para vaciar la vejiga
Incontinencia «compleja»
- Cirugías previas para incontinencia
- Radioterapia o braquiterapia previa
- Enfermedad neurológica posible
- Prolapso genital asociado
- Síntomas de vejiga hiperactiva
- Dificultad para vaciar la vejiga
¿Cómo se trata la incontinencia de esfuerzo en mujeres?
En esta sección nos limitaremos a hablar del tratamiento de la incontinencia urinaria de esfuerzo «no compleja», que es aquella en donde el tratamiento resulta más «lineal» o estandarizado.
Medidas básicas y generales
El tratamiento de la incontinencia de esfuerzo no se limita a intentar corregir las pérdidas, sino que también resulta crucial detectar factores a corregir para reducir las chances de que fracase el tratamiento.
Tratar la constipación, la tos crónica (incluyendo el cese del hábito tabáquico) y la obesidad pueden ayudar a reducir los episodios de fugas de orina y también mejoran el éxito de los demás tratamientos.
Realizar un tratamiento con estrógenos locales en la zona de la vulva y la vagina (sea mediante óvulos o crema) ayuda a mejorar la calidad de los tejidos y permite que la corrección de las pérdidas sea sostenible en el tiempo.
Se ha demostrado que hacer
ejercicios de de fortalecimiento del piso pelviano (ejercicios de Kegel)
ayuda a dar soporte a la vejiga y otros órganos de la pelvis.
Tratamiento no quirúrgico
El tratamiento no quirúrgico de la incontinencia de esfuerzo en ocasiones ayuda a evitar una cirugía.
Un programa de rehabilitación del piso pelviano mediante la guía de expertos en kinesiología ayuda a fortalecer el piso pelviano. Se considera primera línea de tratamiento en todos los casos.
La Duloxetina es un fármaco que puede reducir las pérdidas, pero el beneficio suele ser bajo. Se recomienda su uso exclusivamente en pacientes que no han obtenido mejoría con otros tratamientos no quirúrgicos y que quieran evitar una cirugía.
Por otra parte, existen terapias emergentes que actualmente resultan controvertidas. Para quienes buscan un análisis técnico profundo, he escrito un artículo científico sobre la controversia del láser vaginal para incontinencia urinaria.
Nota: Es un texto técnico dirigido a la comunidad médica, pero útil si buscas entender por qué la evidencia actual no respalda su uso.
Tratamiento quirúrgico
Existen diversas cirugías que pueden realizarse para corregir la incontinencia cuando el tratamiento no quirúrgico no logra alcanzar el efecto deseado o las pérdidas son tan intensas que afectan severamente la calidad de vida.
En aquellas pacientes que no han obtenido una mejoría adecuada con el tratamiento conservador —que debe incluir el entrenamiento de los músculos del piso pelviano—, se deben ofrecer las distintas opciones quirúrgicas disponibles, cuando estén indicadas, explicando de forma clara las ventajas, limitaciones y posibles riesgos de cada procedimiento.
Constituye el tratamiento quirúrgico más empleado a nivel mundial. Consiste en colocar una malla o cinta por debajo de la uretra que la sostiene a modo de «hamaca». El dispositivo se coloca a través de 3 pequeñas incisiones: una en la vagina y dos en el pliegue de la ingle de cada lado.
Similar al sling mediouretral pero con la diferencia de que en lugar de utilizar un tejido sintético (malla), se usa una porción de tejido propio de la paciente (habitualmente tejido fibroso que se extrae de los músculos del abdomen o de una pierna).
Inyección de sustancias alrededor del esfínter que no se absorben y generan «bultos» para mejorar el cierre de la uretra.
Es un procedimiento de bajo riesgo pero de menor eficacia que todos los demás, es habitual tener que repetir el procedimiento para tener mejor resultado y la durabilidad y seguridad a largo plazo no han sido establecidas aún.
Hace muchos años era el estándar de tratamiento, pero hoy por hoy su utilización es más baja y se emplea en casos selectos. Implica tener que hacer una cirugía a través del abdomen, sea por vía laparoscópica, abierta o robótica.
Recientemente realicé una rotación clínica en un centro de referencia en incontinencia y prolapso en Londres, Reino Unido. Si quiere saber qué motivó mi visita y qué aprendí, puede leer el siguiente artículo.
Nota: Es un texto técnico dirigido tanto a la comunidad médica como a pacientes. Puede contener términos técnicos.
¿Por qué la incontinencia urinaria de esfuerzo no es una situación normal ni inevitable?
Aunque la incontinencia urinaria de esfuerzo es una condición frecuente en la población femenina y su prevalencia aumenta con la edad, el embarazo y la menopausia, no debe considerarse una consecuencia normal ni inevitable de estos procesos.
Su alta prevalencia no implica que forme parte del funcionamiento fisiológico normal del tracto urinario inferior.
Su aparición refleja la alteración de mecanismos anatómicos y funcionales específicos que, en condiciones fisiológicas, permiten mantener la continencia urinaria.
La continencia urinaria depende de la integridad del soporte del piso pelviano y del adecuado funcionamiento del esfínter uretral. La incontinencia de esfuerzo se produce por una disfunción anatómica o funcional identificable en estos mecanismos de soporte.
Puede ser diagnosticada de forma precisa y tratada con métodos orientados a compensar o corregir la disfunción existente. Considerarla inevitable puede limitar el acceso a tratamientos que han demostrado mejorar de forma significativa la calidad de vida.
¿Por qué acudir a un especialista en cirugía reconstructiva?
La evaluación de la incontinencia urinaria de esfuerzo puede requerir la participación de un especialista en cirugía reconstructiva. Esta área de la urología se centra en el estudio detallado de la anatomía, la función y las alteraciones estructurales que afectan los mecanismos de continencia. Su intervención resulta especialmente pertinente en presencia de factores como cirugías previas, radioterapia, alteraciones anatómicas complejas o sospecha de deficiencia esfinteriana intrínseca, situaciones en las que la selección del abordaje terapéutico puede beneficiarse de un conocimiento amplio de las distintas opciones reconstructivas disponibles.
Si es de Bahía Blanca o la región y busca una evaluación especializada para incontinencia urinaria de esfuerzo, puede contactarme haciendo click aquí.

¿Más información sobre incontinencia urinaria de esfuerzo en mujeres?
Página en inglés elaborada por la Asociación europea de Urología con información dirigida a pacientes sobre incontinencia urinaria de esfuerzo en mujeres.
Información para pacientes disponible en español, elaborada por la Asociación de Urología de Norteamérica (American Urological Association) junto con la Confederación Americana de Urología.
Información para pacientes disponible en español elaborada por la Asociación Internacional de Uroginecología (IUGA)
Preguntas frecuentes
Existen dos mecanismos principales: la debilidad del piso pelviano, que pierde su función de sostén de la vejiga y la uretra, y la disminución de la función del esfínter, que deja de cerrar adecuadamente. Ambos mecanismos pueden actuar de forma independiente o combinada.
El piso pelviano puede debilitarse por antecedentes de embarazo y parto vaginal, cambios hormonales asociados a la menopausia y la disminución de estrógenos. También pueden influir enfermedades del tejido conectivo y traumatismos de la pelvis.
El esfínter puede verse afectado por enfermedades neurológicas de la columna baja, cirugías previas en la pelvis o a través de la vagina, radioterapia y traumatismos severos que lesionen los nervios encargados de su funcionamiento.
La incontinencia de esfuerzo no compleja se presenta en mujeres sin cirugías previas, sin radioterapia, sin enfermedades neurológicas ni prolapso genital. La forma compleja incluye alguno de estos antecedentes y requiere una evaluación y tratamiento más personalizados.
Sí. En casos seleccionados se puede indicar rehabilitación del piso pelviano con biofeedback o tratamiento farmacológico con duloxetina, aunque este último tiene un éxito limitado y se utiliza principalmente cuando se busca evitar una cirugía.
La cirugía se considera cuando las pérdidas son importantes, afectan la calidad de vida o no responden al tratamiento conservador. Existen diferentes técnicas, siendo el sling mediouretral el procedimiento más utilizado, junto con otras opciones según cada caso.
No. Aunque es frecuente, la incontinencia urinaria de esfuerzo no es una consecuencia inevitable del envejecimiento. Se trata de una condición médica que puede evaluarse y tratarse adecuadamente.
